Критерии выздоровления после COVID-19: что говорят эксперты
- Критерии выздоровления после COVID-19: что говорят эксперты
- Связанные вопросы и ответы
- Какие тесты нужно пройти, чтобы убедиться в выздоровлении от COVID-19
- Как долго длится процесс выздоровления после коронавируса
- Какие симптомы могут указывать на полное выздоровление от COVID-19
- Может ли человек снова заразиться после выздоровления от коронавируса
- Как долго остаются антитела после выздоровления от COVID-19
- Часто ли случаи рецидивов после выздоровления от коронавируса
- Сколько времени нужно изолироваться после выздоровления от COVID-19
- Есть ли специальные рекомендации для восстановления физической формы после коронавируса
- Какие осложнения могут возникнуть после выздоровления от COVID-19 и как их предотвратить
- Влияет ли тяжесть заболевания на сроки выздоровления от коронавируса
Критерии выздоровления после COVID-19: что говорят эксперты
Отрицательный тест, месяц после, нормализация самочувствия — в каком случае человека можно считать полностью выздоровевшим от COVID-19?
Отвечает к.м.н., врач-терапевт, кардиолог Азизхон Аскаров:
— Ковид — это пандемия 21 века, которая продолжается уже 2 года во всем мире. И сейчас мы переживаем в России уже четвертую его волну. По большей части 2/3 или 70% пациентов переносят инфекцию в легкой форме. Остальные — 1/3 — требуют стационарного лечения, проходят терапию под наблюдением врачей с применением более мощной лекарственной терапии.
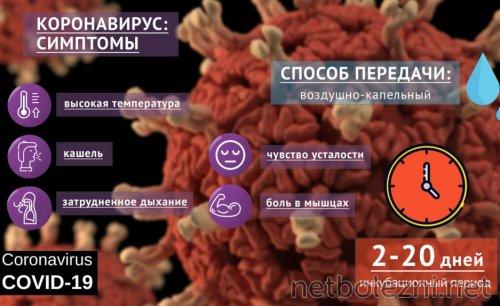
COVID-19 подразумевает появление респираторных симптомов: кашля, одышки, также появляется лихорадка до 38-39 градусов, отмечаются усталость, нарушение аппетита, проблемы с обонянием, слабость, потливость, нарушение стула.
После того, как человек переболел коронавирусной инфекцией, общий период выздоровления составляет около месяца. Речь идет про тех, кто переболел в легкой и средне-тяжелой форме и при этом не имеет хронических заболеваний. Если же у человека есть такие сопутствующие заболевания, как ожирение, гипертония, сахарный диабет, заболевания печени, почек, легких, например, бронхиальная астма или хроническая обструктивная болезнь, а также анемия, то период выздоровления человека после перенесенного коронавируса может быть удлинен. Он, порой, растягивается до 3 месяцев. В этом случае у человека могут отмечаться такие проблемы, как:
- Слабость;
- Утомляемость;
- Пониженный аппетит;
- Периодическая бессонница;
- Нарушение вкуса и обоняния;
Если же все это длится более 3-х месяцев, то ситуация сигнализирует о том, что начался «длинный COVID», или постковидный синдром. В этом случае надо обратиться к врачу для углубленного обследования. Оно включает в себя консультацию пульмонолога, кардиолога, также нужно сдать клинический минимум анализов — общий анализ крови, общий анализ мочи, С-реактивный белок, коагулограмму (анализ на свертываемость крови), проводится ЭКГ, при необходимости выполняется КТ легких.
После того, как человек переболел коронавирусной инфекцией, он сдает тест методом ПЦР для выявления РНК коронавируса. Берут мазок из ротоглотки и зева. Такой тест выполняется на 14-ый день после первого мазка, который был положительным. И если результат отрицательный, то пациент считается условно выздоровевшим. Он может трудиться и считается неопасным для окружающих. Однако персистенция (сохранение в активном состоянии) вируса может быть в организме даже до месяца. Это зависит от того, насколько активно иммунная система вырабатывает антитела — иммуноглобулины G — они обеспечивают напряженный (защитный и активный иммунитет).
Вирус может сохраняться в клетках кишечника, клетках дыхательной системы. И при снижении иммунитета, например, при переохлаждении, переутомлении, неправильном питании, если человек не долечился или если человек заболел просто гриппом или ОРВИ, то иммунная система ослабляется, и у человека могут повторно проявиться остаточные явления коронавирусной инфекции. Повторно он не заражается, просто развиваются последствия из-за сохраняющегося вируса. Поэтому выздоровление затягивается.
Вообще, выздоровление человека оценивают по его самочувствию. Если после перенесенной коронавирусной инфекции, обычно через 3-4 недели, человек чувствует себя удовлетворительно, то есть у него хороший аппетит, нормальный сон, нет выраженного упадка сил, быстрой утомляемости, слабости, кашля сухого либо с выделением мокроты, нет одышки, нормальное артериальное давление, то считается, что человек выздоровел и пришел в норму. У людей с сопутствующими заболеваниями, перечисленными ранее, выздоровление может затянуться до 3 месяцев. Если состояние нормализуется, человек считается выздоровевшим.
Но надо тщательно следить за своим здоровьем после, так как уже понятно, что COVID-19 обостряет имеющиеся заболевания — и легких, и сердца, и сахарный диабет, и патологии пищеварительной и мочевыделительной систем. И если человек по своим хроническим патологиям получает грамотную терапию, то восстановиться он должен быстро.
Связанные вопросы и ответы:
1. Что это за процесс выздоровления после COVID-19
После COVID-19 процесс выздоровления может быть различным в зависимости от тяжести заболевания. У большинства пациентов иммунная система справляется с инфекцией и они постепенно начинают ощущать улучшение состояния здоровья. Однако у некоторых людей могут наблюдаться осложнения и длительное восстановление.
2. Как долго длится процесс выздоровления после COVID-19
Продолжительность процесса выздоровления после COVID-19 может быть разной для каждого человека. У кого-то симптомы и последствия заболевания могут сохраняться несколько недель, у других - несколько месяцев. Важно помнить, что организм каждого индивида уникален и требует индивидуального подхода к восстановлению.
3. Какие симптомы могут сохраняться после выздоровления от COVID-19
После выздоровления от COVID-19 у некоторых людей могут сохраняться различные симптомы, такие как усталость, одышка, головные боли, потеря обоняния или вкуса, проблемы с памятью и концентрацией. Эти явления могут осложнять восстановление и требуют дополнительного наблюдения со стороны специалистов.
4. Какие рекомендации следует соблюдать после выздоровления от COVID-19
После выздоровления от COVID-19 важно следовать рекомендациям врачей, чтобы избежать возможных осложнений и продолжить восстановление. Рекомендуется отдыхать, употреблять полноценное питание, употреблять достаточное количество жидкости, заниматься физическими упражнениями в пределах своих сил. Также необходимо воздерживаться от стрессов и избегать переутомления.
5. Как происходит мониторинг состояния здоровья после выздоровления от COVID-19
Для мониторинга состояния здоровья после выздоровления от COVID-19 могут назначаться регулярные консультации у врачей и специалистов. Важно в обязательном порядке обсуждать с ними любые изменения в самочувствии, а также следить за соблюдением предписанных лечебных рекомендаций. При необходимости могут проводиться дополнительные обследования и анализы.
6. Когда человек считается полностью выздоровевшим после COVID-19
Человек считается полностью выздоровевшим после COVID-19, когда все симптомы заболевания и осложнения исчезли, и врачи подтвердили восстановление функций организма. Однако важно помнить, что процесс восстановления может занять разное время для каждого человека, и необходимо следовать рекомендациям специалистов для успешного выздоровления.
Какие тесты нужно пройти, чтобы убедиться в выздоровлении от COVID-19
Состояние после COVID-19 или постковидный синдром, Long Covid — это пока еще мало изученный неуточненный комплекс изменений, наблюдающихся у людей, переболевших коронавирусом. Исследователи находятся на этапе сбора данных и анализа статистики, что позволит в дальнейшем сформировать единую картину постковида.
Ученые подтверждают, что диагноз устанавливался через месяц после болезни у 44,3% пациентов, спустя 3-5 месяцев — у 29,4%, а позднее 5 месяцев в 26,3% случаев. При этом более 80% людей имели COVID-19 в острой фазе, но не у всех из них ПЦР выявлял вирус (87% зараженных). На долю пациентов с малосимптомным течением заболевания приходится практически половина, поэтому обследоваться на предмет Лонг Ковида целесообразно всем, кто отмечает необычную усталость и апатию, а не только людям с подтвержденным диагнозом.
Новые закономерности продолжают выясняться, однако некоторые моменты известны уже сейчас:
- Симптомы постковида сохраняются неделями и месяцами, но о диагнозе можно говорить уже спустя 12 недель после эпизода заболевания. До этого момента первые 4 недели относят к периоду острой коронавирусной инфекции, с 4 по 12 неделю — продолжающегося симптоматического ковида. Тем не менее даже если симптомы появляются ранее заявленного срока, это повод проконсультироваться с врачами, сдать анализы и приступить к терапии.
- На фоне клинического выздоровления от вируса наблюдаются неспецифические неврологические симптомы, кожные васкулиты, нарушения психоэмоционального состояния и работы некоторых органов.
- Негативный тест — не гарантия того, что вируса точно нет, а нормальные результаты скрининга не дают полной уверенности в отсутствии Long Covid.
Как долго длится процесс выздоровления после коронавируса
По данным открытой научно-исследовательской базы PubMed, наиболее распространенные осложнения после коронавируса (вирусной пневмонии) со стороны дыхательной системы, которые снижают качество жизни и сокращают функциональный объем главного дыхательного органа — это пневмофиброз и другие интерстициальные заболевания легких (ИЗЛ). Прогноз наименее благоприятный у пациентов, которые перенесли тяжелую пневмонию с обширным воспалением (КТ-3 и КТ-4) и диагностированным на КТ симптомом «булыжной мостовой». Выраженность фиброзных изменений может быть небольшой (при КТ-1 и КТ-2) — в этом случае пациент даже не почувствует, что в легких произошли изменения.
Фиброз — это защитная реакция организма на воспалительный процесс или травму. Она наблюдается приблизительно у 10-15% пациентов, переболевших вирусной пневмонией, ассоциированной с COVID-19. При фиброзе легких наблюдается патологическое разрастание соединительной ткани в альвеолярных капсулах и между ними (в интерстиции — легочном матриксе). В результате эластичная ткань дыхательного органа грубеет, образуются рубцы, сокращается пространство, предназначенное для кислорода.
Диффузный фиброз в разных сегментах приводит к деформации соединительнотканного каркаса легкого (по аналогии с ХОБЛ) и может существенно влиять на дыхание, вызывая непродуктивный кашель, одышку, резистентность к физическим нагрузкам.
Фиброз поддается консервативному лечению, но не всегда. По данным, описанным зарубежными медиками,* примерно 40% пациентов с диагностированными интерстициальными заболеваниями легких после коронавируса не восстанавливаются за 1 месяц, а нуждаются в реабилитации и дополнительном лечении, направленном на восстановление исходного объема легких.
Реабилитация после коронавируса с пневмофиброзом включает дыхательную гимнастику, ингаляции, физиопроцедуры, медикаментозную терапию. Зарубежные медики подчеркивают эффективность кортикостероидных препаратов при фиброзе легких, если у пациента нет противопоказаний.
При длительном фиброзном поражении легких у некоторых пациентов развивается тромбоз легких. Британские медики отмечают, что тромбоз легких или тромбоэмболия легочной артерии (ТЭЛА) относится к жизнеугрожающим состоянием. Почти половина пациентов, которые перенесли коронавирус в острой форме, страдают от легочной эмболии или кровяных сгустков в легких.
*Persistent Post-COVID-19 Interstitial Lung Disease. An Observational Study of Corticosteroid Treatment
Предрасположенность к тяжелому течению вирусной пневмонии с последующим развитием идиопатического фиброза зависит от:
- Возраста пациента (прогноз наименее благоприятен для людей преклонного возраста);
- Пола (осложнение более выражено у представителей мужского пола);*
- Сопутствующих заболеваний (гипертония, сахарный диабет);
- Пониженные показатели диффузионной способности и жизненной емкости легких.
*Peter M. George., Athol U. Wells, R. Gisli Jenkins, Pulmonary fibrosis and COVID-19: the potential role for antifibrotic therapy, 2020
Таким образом, у некоторых пациентов, переболевших вирусной пневмонией, вызванной COVID-19 в острой и тяжелой форме, на КТ могут быть выявлены признаки интерстициальных изменений легких, к которым относится и фиброз легких. К радиологическим признакам в данном случае относится усиление легочного рисунка — уплотнение альвеолярных капсул, интерстиция, нарушение структуры легочного матрикса.
Следствием обширного диффузного фиброза является стойкая дыхательная недостаточность, одышка, кашель — то есть утрата отдельных функциональных участков легких. На лечение пневмофиброза могут уйти месяцы (от 3 до 12), а иногда рубцевание легочной ткани носит необратимый характер.
Противофиброзная терапия включает дыхательную гимнастику, физиопроцедуры, стероидные препараты, ингаляции, коррекцию образа жизни. Тактика лечения и сроки реабилитации определяются врачом-пульмонологом. Специалист изучает анамнез и жалобы пациента, делает функциональные пробы, изучает КТ-изображения.
Остаточные респираторные симптомы после коронавируса (одышка, ощущение неполного вдоха, боль в горле) могут беспокоить пациента в течение 1-2 месяцев после того, как он переболел пневмонией. Если улучшений нет, рекомендуется сделать КТ легких или другое обследование, рекомендованное пульмонологом, терапевтом или ЛОР-врачом — в зависимости от жалоб.
Какие симптомы могут указывать на полное выздоровление от COVID-19
Специалисты, занимающиеся лечением пациентов с COVID-19 , считают, что в первый месяц проявляются симптомы, характерные для острой фазы заболевания.
В связи с этим, факт выздоровления пациента не может рассматриваться, как основание для заявления о том, что человек успешно перенес заболевание и выздоровел. Пик заболевания и симптомы, обусловленные влиянием вируса на системы организма, могут продолжаться после выздоровления, даже если анализ был отрицательным.
Повышение температуры тела у больного на 14-21 день болезни является свидетельством того, что поражение легких может продолжаться, тут требуется комплексное лечение.
Если у человека, который выздоровел после COVID-19, проявляются симптомы, характерные для этого заболевания, то врачи фиксируют «длительный COVID», при этом не должно других причин, способных вызвать такие же симптомы.
Постковидный синдром – это симптомы, которые проявились у пациента на пике заболевания или после его окончания и продолжаются в течение 12 и более недель.
Постковидный синдром: симптомы
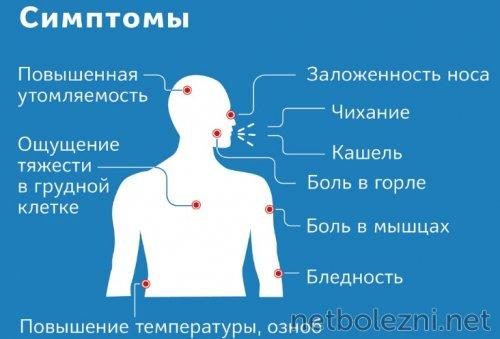
У человека, столкнувшегося с постковидным синдромом, наблюдаются:
- усталость,
- снижение памяти,
- депрессивное состояние,
- головная боль,
- болевые ощущения в области груди,
- снижение чувствительности рецепторов,
- стойкий кашель,
- одышка.
Также могут возникнуть:
- проблемы с сердцем,
- боли в мышцах,
- деформации кожных покровов,
- болевые ощущения в животе,
- диарея.

Может ли человек снова заразиться после выздоровления от коронавируса
Назвать точные сроки сохранения естественного иммунитета против коронавируса, сформировавшегося при первом заражении, ученые пока не могут. Согласно исследованию, опубликованному в научном журнале Lancet, в среднем человек рискует повторно заболеть COVID-19 по прошествии 16 месяцев. Проанализировав данные о поведении шести известных коронавирусов, схожих по своему строению с SARS-CoV-2, ученые пришли к выводу, что иммунитет против последнего может держаться от трех месяцев до пяти лет. Многое зависит от состояния здоровья, вирусной нагрузки и других факторов.
При этом ученые из Университета Северной Каролины обнаружили , что эффективная защита против новой коронавирусной инфекции недолговечна. По их словам, мРНК-вакцины, такие как Pfizer и Moderna, обеспечивают самый высокий уровень антител и наибольшую продолжительность защиты, почти в три раза превышающую продолжительность иммунного ответа после естественной инфекции, а также после вакцин Johnson & Johnson и Oxford-AstraZeneca.
Однако для долговременного эффекта против COVID-19 необходима дополнительная стимуляция бустерными дозами препарата, которые способствуют иммунному ответу антител на новые штаммы коронавируса, появляющиеся с течением времени в ходе естественной эволюции
Исследователи выявили, что SARS-CoV-2 похож на эндемичные коронавирусы, вызывающие сезонные простуды. Несмотря на иммунитет к более ранним их штаммам, люди могут быть подвержены повторному заражению новыми вариантами сезонных вирусов. Поэтому модификация вакцин и дополнительная вакцинация имеют решающее значение для борьбы с пандемией.
Назвать точные сроки сохранения естественного иммунитета против коронавируса, сформировавшегося при первом заражении, ученые пока не могут.
Согласно исследованию, опубликованному в научном журнале Lancet, в среднем человек рискует повторно заболеть COVID-19 по прошествии 16 месяцев.
Проанализировав данные о поведении шести известных коронавирусов, схожих по своему строению с SARS-CoV-2, ученые пришли к выводу, что иммунитет против последнего может держаться от трех месяцев до пяти лет.
Многое зависит от состояния здоровья, вирусной нагрузки и других факторов.
Однако для долговременного эффекта против COVID-19 необходима дополнительная стимуляция бустерными дозами препарата, которые способствуют иммунному ответу антител на новые штаммы коронавируса, появляющиеся с течением времени в ходе естественной эволюции.
Исследователи выявили, что SARS-CoV-2 похож на эндемичные коронавирусы, вызывающие сезонные простуды.
Несмотря на иммунитет к более ранним их штаммам, люди могут быть подвержены повторному заражению новыми вариантами сезонных вирусов.
Поэтому модификация вакцин и дополнительная вакцинация имеют решающее значение для борьбы с пандемией.
Как долго остаются антитела после выздоровления от COVID-19
Существуют болезни, оставляющие пожизненный иммунитет – ветрянка, паротит, корь и другие. Новая инфекция, ставшая причиной пандемии, не относится к данной группе, и ответ на вопрос – можно ли заболеть коронавирусом второй раз – утвердительный.
После того, как человек переболел «уханьским вирусом», в организме остаются антитела, которые, по разным данным, сохраняются от 6 до 9 месяцев. Это особые белки, главная задача которых – обезвреживать вирусную инфекцию. Они бывают двух типов:
- IgM – обнаруживаются у тех, кто находится в острой фазе заболевания
- IgG – остаются у переболевших
Наличие IgM не всегда свидетельствует о «заразности» человека, а обнаруженные в крови IgG не означают, что пациент переболел и не заразен. Сразу после болезни концентрация антител в крови довольно высокая, но, со временем, их становится меньше, и спустя несколько месяцев они исчезают полностью. Человек, ранее переболевший коронавирусом, становится вновь восприимчивым к этой инфекции.
Существует интересный вид клеток, участвующих в процессе борьбы с болезнью – Т-лимфоциты, формирующие клеточный иммунитет. Новая коронавирусная инфекция COVID-19 – не единственная в своем роде, у неё есть «родственники» – целое семейство коронавирусов. Некоторые и прежде вызывали вспышки заболеваний, но не настолько масштабные, а масса штаммов регулярно курсирует между людьми, вызывая «стандартное» ОРВИ.
Много людей неоднократно сталкивалось с коронавирусами и раньше, и после выздоровления в их крови остаются Т-лимфоциты, которые «помогали» антителам справляться с инфекцией. При попадании в организм SARS-CoV-2, они снова «вступают в бой», обеспечивая более легкое течение болезни.
Часто ли случаи рецидивов после выздоровления от коронавируса
Феномен ложной надежды ставит в тупик экспертов в области здравоохранения, которые пытаются победить в схватке с таинственным патогеном, возникшим всего пять месяцев назад. Решение этой головоломки позволит понять, как создать эффективную вакцину от коронавируса, а также даст представление, когда государства смогут отменить карантин, чтобы люди вернулись к нормальной жизни, пишет Bloomberg.
Ситуация с повторным заражением чревата личными последствиями для тех, кто считает, что выздоровел после болезни. В этом случае весь процесс выздоровления превращается в сложное и полное разочарований испытание для некоторых бывших пациентов, отмечает агентство.
Проведенных исследований недостаточно, чтобы понять, почему симптомы коронавируса иногда возвращаются. Точно неизвестно, связано ли это именно с повторным заражением или же вирус остается в организме несколько недель и «реактивируется». По мнению заведующего кафедрой клинической радиологии в Королевском институте медицинских исследований Эдинбургского университета Эдвина Дж. Р. ван Бика, возможно дело в способности COVID-19 вызывать образование тромбов, которые могут привести к опасным осложнениям, если их не лечить.
В свою очередь южнокорейские исследователи считают, что тесты выздоровевших пациентов показывают ложноположительные результаты, а не повторную инфекцию, пишет Bloomberg. Истинные причины таких результатов еще предстоит выяснить, отмечает эпидемиолог из медицинской школы Стэнфордского университета Ивонн Мальдонадо. «Что происходит, когда люди заражаются и заболевают — будем ли мы считать их обладателями иммунитета и, следовательно, вообще не восприимчивыми? Или они служат потенциальными источниками заражения для других людей?» — говорит эксперт.
С учетом ухудшения здоровья некоторых людей, переболевших коронавирусом, больницы, которые и так работают на пределе возможностей, могут столкнуться с новым наплывом пациентов, пишет Bloomberg. Это станет дополнительной нагрузкой на систему здравоохранения. Кроме того, под ударом окажется психическое здоровье зараженных, считает врач-реаниматолог Мишель Биль из Кливленда.
Сколько времени нужно изолироваться после выздоровления от COVID-19
Человек считается заразным сразу после вторжения вируса в его организм. Больной на этом этапе может не ощущать никаких симптомов. То есть он начинает заражать с первого дня.
Чаще всего, уже спустя, в среднем, 4-5 дней начинают появляться симптомы. С момента их обнаружения больной считается заразным еще не менее 7 дней.
ВОЗ настоятельно рекомендует странам тестировать людей даже если у них нет никаких симптомов.
Период, когда вирус уже находится в организме, но человек этого не ощущает, называется инкубационным. Он считается самым опасным для людей вокруг. Возбудитель уже с легкостью переносится из одного организма в другой. В целом это касается не только ковида, а и всех вирусных инфекций.
Есть три вида особо опасных носителей:
- Бессимптомный . Человек не ощущает никаких признаков болезни на протяжение всего времени существования вируса в организме. Такое течение характерно для людей с крепким иммунитетом. При бессимптомном течение организм все равно вырабатывает антитела к коронавирусу.

- Инкубационные . Это как раз тот период, когда вирус уже проник в организм, но еще никак не проявляет себя. Сам носитель еще никак не обещает наличие инородного тела, но внутри уже идет процесс адаптации к нему. Инфекция уже оседает на слизистых, но еще успела нанести ощутимые повреждения.

- Выздоровевшие . Последние исследования показывают, что человек заразен еще некоторое время после того, как все симптомы пройдут.

Переносчик вируса в эти периоды самый опасный, так как еще не знает о том, что может нанести вред окружающим.
Если человек контактировал с больным COVID-19, ему необходимо сесть на самоизоляцию на 14 дней. Это обязательная мера даже при отсутствии симптомов. Этого времени будет достаточно, чтобы не начать заражать других, а инфекция, если она есть, за этот срок точно проявит себя.
Есть ли специальные рекомендации для восстановления физической формы после коронавируса
Основная программа реабилитации после COVID-19 направлена в первую очередь на восстановление легких после пневмонии. Именно эти органы принимают на себя главный удар, и отрицательный тест ПЦР после лечения вовсе не говорит, что болезнь прошла, не оставив никакого следа. Легочная ткань еще долго «приходит в себя» после встречи с этим коварным вирусом. Так, стенки альвеол – тех мельчайших структур, которые обеспечивают дыхание, насыщая кровь кислородом и выводя из нее углекислый газ, утрачивают эластичность. Поэтому после коронавируса они не могут полноценно раздуваться, а значит, начинает страдать жизненно важный газообмен. Как итог в крови содержание кислорода снижено, а углекислоты – повышено. Поэтому у переболевшего человека еще долго сохраняется одышка и сниженная переносимость физических нагрузок.
Чтобы уменьшить риски такого неблагоприятного сценария, пульмонологи советуют начинать реабилитацию легких еще в остром периоде заболевания. Как только активность воспалительного процесса начнет снижаться, сразу необходимо переходить к дыхательной гимнастике. Также важно придавать телу возвышенное положение, чтобы легкие могли лучше расправляться. Если сидеть очень тяжело, то под головной конец следует подкладывать несколько подушек. Когда состояние улучшится, то вместо того, чтобы лежать в кровати, лучше сидеть или неспешно ходить. Для тренировки легких также подойдут такие простые процедуры, как, например, надувание воздушных шариков.
В программу реабилитации стоит добавить также вибрационный массаж, если кашель сохраняется длительное время. Эта процедура представляет собой ритмичные постукивания кулаками по спине в проекции легких, которые улучшают отхождение мокроты. После лабораторного выздоровления полезны умеренные физические нагрузки аэробного типа (пешие прогулки, неспешная велосипедная езда и т.д.), диетическое питание с повышенным содержанием белка и клетчатки, а также пребывание в соляных комнатах. В летнее время хорошо отправляться на морские курорты. Они позволят не только отдохнуть, но и оздоровить организм.
Средний период реабилитации легких после коронавируса составляет 2 месяца. Если по прошествии этого времени одышка сохраняется, а умеренные физические нагрузки вызывают сильную усталость, необходимо проконсультироваться с врачом и пройти повторное обследование. Возможно, программу реабилитации придется пересмотреть и усилить.
Какие осложнения могут возникнуть после выздоровления от COVID-19 и как их предотвратить
- Проблемы со слухом, шум в ушах и даже глухота. Риск появления осложнения у пациентов с гипертонией, атеросклерозом, сахарным диабетом, сердечно-сосудистыми заболеваниями.
- Повреждения мозга. Об этом заявили неврологи Британии, опубликовав материал в журнале Brain. У 40 пациентов после перенесённого заболевания диагностировали острый рассеянный энцефаломиелит.
- Нарушения деятельности ЦНС вплоть до появления галлюцинаций.
- Нарушения зрения. Информация опубликована в журнале The Lancet.
- Осложнения на сердце при наличии хронических заболеваний сердца. Такие данные приводит журнал JAMA Cardiology.
В случае наличия хронических заболеваний, ситуация обостряется. Например, у людей с сахарным диабетом и лишним весом ковид-19 может стать спусковым крючком для аутоиммунных процессов. Среди них: подострый тиреоидит (воспаление щитовидной железы), Синдром Гийена–Барре (острая аутоиммунная полинейропатия), рассеянный склероз.
— Последствия COVID-19 могут отразиться на любом органе или системе организма, — объясняет Анна Чернышова, заместитель главного врача санатория «Знание», заведующая отделением физиотерапии. — Основная проблема — образование микротромбов в мелких сосудах. В постковидной реабилитации важно, в первую очередь, улучшить текучесть крови, чтобы она поступала во все клетки организма, насытить ткани кислородом. Самый простой способ заставить работать мышечные ткани и улучшить микроциркуляцию — это движение. Сложно двигаться или заниматься спортом при хронической усталости, но это необходимо, чтобы быстрее прошли последствия ковида.
Часто переболевшие ковид говорят: «У меня только обоняние пропало, значит, ничего страшного». Но этот симптом указывает на поражение нервных окончаний. Нарушается работа нервной системы, соответственно, остальные участки организма, за которые она ответственна, тоже могут пострадать.
В декабре в журнале Canadian Medical Association Journal опубликовано масштабное исследование учёных об осложнениях после ковид-19. Материалом для аналитики послужили данные о 70 288 амбулаторных и стационарных пациентах из базы данных здравоохранения США с 1 марта по 30 апреля. После COVID-19 риск возникновения:
- Пневомнии — 27,6%.
- Дыхательной недостаточности — 22,6%.
- Почечной недостаточности — 11,8%.
- Сепсис и системное воспаления — по 10,4.
Выявлена связь между ковид-19 и заболеваниями лёгких и ССС. Например, коллапс лёгкого, нарушения свёртываемости крови и воспаление сердца. Однако вероятность этого сценария после перенесённой коронавирусной инфекции невысока.
Влияет ли тяжесть заболевания на сроки выздоровления от коронавируса
Синдром получил название «постковидный», или просто «постковид». Другое его обозначение — «лонг-ковид». Оно указывает, что болезнь продолжается и после окончания острой фазы.
Первое — патологическая симптоматика сохраняется далеко не у всех, кто перенес COVID-19. Выздороветь без последствий — вполне реальная перспектива. То есть постковид не является фатальным и все-таки отмечается у меньшинства, если рассматривать всех переболевших (большинство из них, более 80%, болело не тяжело).
Второе — выраженность и частота постковидных симптомов напрямую зависит от тяжести перенесенной болезни.
Тем, кто длительное время находился в реанимации, выжил после ИВЛ (механической вентиляции) или ЭКМО (экстракорпоральной мембранной оксигенации), различные проблемы со здоровьем почти гарантированы. Это связано с тем, что в крайне тяжелых, критических случаях патологические процессы охватывают различные органы и системы, нередки септические процессы, почечная недостаточность, другие опасные для жизни ситуации — понятно, что организм выходит из этого с большим трудом и постепенно. Развивается так называемый постреанимационный синдром.
Во многих пораженных при тяжелом ковиде органах — прежде всего в легких, но не только — формируются фиброзные, соединительнотканные структурные изменения, приводящие к нарушению их функции. Истощенный тяжелой болезнью и столь же тяжелым лечением организм требует длительного восстановления.
У тех, кто болел чуть менее тяжело, но также с выраженной симптоматикой, дыхательной недостаточностью и был госпитализирован, последствия ковида дают знать о себе тоже достаточно часто. Через пять месяцев после выписки из стационара более чем у 70% пациентов (только 27% из них были на механической вентиляции) отмечаются нарушения физического и/или психического здоровья, многие стали нетрудоспособными или потеряли работу, по данным исследования британского фонда исследования постковида PHOSP-COVID.