Электроимпульсная терапия в лечении аритмии. Современные стратегии реанимационного пособия у больных с жизнеугрожающими тахиаритмиям
- Электроимпульсная терапия в лечении аритмии. Современные стратегии реанимационного пособия у больных с жизнеугрожающими тахиаритмиям
- Электроимпульсная терапия показания. Особенности лечения основных клинических форм нарушений ритма
- Электроимпульсная терапия при желудочковой тахикардии. Лечение
- Электроимпульсная терапия противопоказания. Суправентрикулярная тахикардия
- Электроимпульсная терапия рекомендации. Электроимпульсная терапия
- Электроимпульсная терапия осложнения. Методика кардиоверсии - дефибрилляции сердца
- Электроимпульсная терапия и дефибрилляция. Особенности дефибрилляции при сердечно-легочной реанимации
Электроимпульсная терапия в лечении аритмии. Современные стратегии реанимационного пособия у больных с жизнеугрожающими тахиаритмиям
М.В.Берман, М.А.Батурова, М.В.Гордеева, М.М.Медведев
Северо-западный центр диагностики и лечения аритмий при СПбГМА им. И.И.Мечникова, Россия
Рассматриваются современные стратегии реанимационного пособия у больных с жизнеугрожающими та-хиаритмиями, рекомендованные Европейским советом по реанимации в 2010 году, приводится пример проведения сердечно-легочной реанимации.
Ключевые слова: сердечно-легочная реанимация, Европейский совет по реанимации, фибрилляция желудочков, желудочковая тахикардия, электроимпульсная терапия, амиодарон, лидокаин
Up-to-date strategies of resuscitation in patients with life-threatening arrhythmias recommended by European Resuscitation Council in 2010 are considered; a case report of cardiopulmonary resuscitation conduct is presented.
Key words: cardiopulmonary resuscitation, European Resuscitation Council, ventricular fibrillation, ventricular tachycardia, cardioversion, Amiodaron, Lidocaine.
Жизнеугрожающие тахиаритмии (ЖТА), требующие проведения сердечно-легочной реанимации (СЛР) с применением как электроимпульсной терапии (ЭИТ), так и антиаритмических препаратов (ААП) достаточно часто встречаются в практике врачей, работающих в «инфарктных» и «кардиологических» реанимационных отделениях, а также в специализированных кардиологических бригадах. В работе врачей других специальностей, в том числе кардиологов, врачей скорой помощи и даже «общих» анестезиологов-реаниматологов ЖТА отмечаются не столь часто, но знание особенностей ведения больных с этими крайне опасными аритмиями, на наш взгляд, им абсолютно необходимы. Это связано с тем, что в большинстве случаев, ЖТА предшествующие остановке сердца или возникающие после проведения ЭИТ, лечат не специалисты-аритмологи, а врачи самых разных специальностей. Именно поэтому Рекомендации Европейского совета по реанимации (ERC), принятые в 2010 году и опубликованные в журнале Resuscitation, ориентированные не на узких специалистов, а на врачей общей практики и даже парамедиков, предлагают достаточно простые и действенные алгоритмы проведения СЛР .
Электроимпульсная терапия показания. Особенности лечения основных клинических форм нарушений ритма
Экстрасистолия
Клиническое значение экстрасистолии практически целиком определяется характером основного заболевания, степенью органического поражения сердца и функциональным состоянием миокарда. У лиц без признаков поражения миокарда с нормальной сократительной функцией левого желудочка (фракция выброса больше 50%) наличие экстрасистолии не влияет на прогноз и не представляет опасности для жизни. У больных с органическим поражением миокарда, например с постинфарктным кардиосклерозом, экстрасистолия может рассматриваться в качестве дополнительного прогностически неблагоприятного признака. Однако независимое прогностическое значение экстрасистолии не определено. Экстрасистолию (в том числе экстрасистолию «высоких градаций») даже называют «косметической» аритмией, подчеркивая таким образом ее безопасность.
Как было уже отмечено, лечение экстрасистолии с помощью антиаритмических препаратов класса I C значительно увеличивает риск смерти. Поэтому при наличии показаний лечение начинают с назначения β-блокаторов . В дальнейшем оценивают эффективность терапии амиодароном и соталолом. Возможно также применение седативных препаратов. Антиаритмические препараты класса I C используют только при очень частой экстрасистолии, в случае отсутствия эффекта от терапии β-блокаторами, а также амидороном и соталолом (табл. 3)
Тахиаритмии
В зависимости от локализации источника аритмии различают наджелудочковые и желудочковые тахиаритмии. По характеру клинического течения выделяют 2 крайних варианта тахиаритмий (постоянные и пароксизмальные. Промежуточное положение занимают преходящие или рецидивирующие тахиаритмии. Чаще всего наблюдается мерцательная аритмия. Частота выявления мерцательной аритмии резко увеличивается с возрастом больных .
Мерцательная аритмия
Пароксизмальная мерцательная аритмия. В течение первых суток у 50% больных с пароксизмальной мерцательной аритмией отмечается спонтанное восстановление синусового ритма. Однако произойдет ли восстановление синусового ритма в первые часы, остается неизвестным. Поэтому при раннем обращении больного, как правило, предпринимаются попытки восстановления синусового ритма с помощью антиаритмических препаратов. В последние годы алгоритм лечения мерцательной аритмии несколько усложнился. Если от начала приступа прошло более 2 суток, восстановление нормального ритма может быть опасным — повышен риск тромбоэмболии (чаще всего в сосуды мозга с развитием инсульта). При неревматической мерцательной аритмии риск тромбоэмболий составляет от 1 до 5% (в среднем около 2%). Поэтому, если мерцательная аритмия продолжается более 2 суток, надо прекратить попытки восстановления ритма и назначить больному непрямые антикоагулянты (варфарин или фенилин) на 3 недели в дозах, поддерживающих показатель международного нормализованного отношения (МНО) в пределах от 2 до 3 (протромбиновый индекс около 60%). Через 3 недели можно предпринять попытку восстановления синусового ритма с помощью медикаментозной или электрической кардиоверсии. После кардиоверсии больной должен продолжить прием антикоагулянтов еще в течение месяца.
Электроимпульсная терапия при желудочковой тахикардии. Лечение
Устойчивая мономорфная (классическая) желудочковая тахикардия относится к тяжелым и опасным для жизни аритмиям. При такой форме желудочковых тахикардий необходимо немедленное купирование и эффективная профилактика пароксизмов.
Неустойчивая желудочковая тахикардия (4Б градация по B. Lown) обычно не требует немедленного вмешательства, но прогноз для больных с органическим поражением сердца в этом случае хуже.
Общие принципы купирования пароксизма желудочковой тахикардии
Даже когда нет уверенности в желудочковом происхождении тахикардии с широкими комплексами, ее купирование проводится по принципам купирования пароксизма желудочковой тахикардии:
1. При выраженных нарушениях гемодинамики проводится экстренная электрическая
2. При синхронизированной
3. Если во время желудочковой тахикардии пульс и АД не определяются, используют разряд 200 Дж, а в отсутствие эффекта - 360 Дж.
4. При невозможности немедленного использования дефибриллятора перед
5. Если пациент потерял сознание (сохранение или немедленный рецидив желудочковой тахикардии / фибрилляции желудочков), дефибрилляция повторяется на фоне в/в струйного (при отсутствии пульса – в подключичную вену или внутрисердечно) введения адреналина - 1.0 мл 10% р-ра на 10.0 мл физраствора.
6. При отсутствии пульса адреналин вводится в подключичную вену или внутрисердечно.
7. Вместе с адреналином вводятся антиаритмические препараты (обязательно под контролем ЭКГ!):
лидокаин в/в 1-1,5 мг/кг или
бретилия тозилат (орнид) в/в 5-10 мг/кг или
амиодарон в/в 300-450 мг
Следует немедленно отменить препарат, который мог вызвать желудочковую тахикардию. Прекращают прием следующих лекарственных препаратов: хинидина (кинидин дурулес), дизопирамида, этацизина (этацизин), соталола (сотагексал, соталекс), амиодарона, нибентана, дофетилида, ибутилида, а также трициклических антидепрессантов, солей лития и других препаратов, которые могут спровоцировать изменения QT.
Медикаментозное купирование пароксизма желудочковой тахикардии проводят в следующем порядке - по этапам:
1 ЭТАП:
- лидокаин в/в 1-1,5 мг/кг однократно струйно в течение 1.5-2 минут (обычно 4-6 мл 2% раствора на 10 мл физраствора);
- если введение лидокаина неэффективно, и сохранена стабильная
- после купирования пароксизма желудочковой тахикардии профилактически вводят в/м 4.0-6.0 мл 10% р-ра лидокаина (400-600 мг) каждые 3-4 часа;
- лидокаин эффективен в 30% случаев;
- лидокаин противопоказан при выраженных нарушениях поперечной проводимости;
- при желудочковой тахикардии типа "пируэт", развившейся на фоне удлиненного QT, купирование можно начинать с в/в введения магния сульфата 10.0-20.0 мл 20% р-ра (на 20.0 мл 5% р-ра глюкозы в течение 1-2 минут под контролем АД и частоты дыхания) с последующим в/в капельным введением (в случае рецидивов) 100 мл 20% р-ра магния сульфата на 400 мл физраствора со скоростью 10-40 капель/мин.;
- электроимпульсная терапия осуществляется при отсутствии эффекта.
В дальнейшем (на втором этапе) тактика лечения определяется сохранностью функции левого желудочка, то есть наличием сердечной недостаточности.
Электроимпульсная терапия противопоказания. Суправентрикулярная тахикардия
Диагностировать суправентрикулярную тахиаритмию (СВТ) бывает несложно при наличии характерной электрокардиографической картины (отсутствие или атипичный зубец P и узкие комплексы QRS). Однако нарушения проведения импульса по ножкам пучка Гиса или же развитие реэнтрантной тахикардии с ретроградным проведением при наличии дополнительных проводящих путей приводят к появлению аберрантных (расширенных, имеющих измененную форму) желудочковых комплексов. Отсутствие предсердных зубцов заставляет сомневаться в характере нарушения ритма: является ли эта тахикардия суправентрикулярной или желудочковой. Принципиально важной в такой ситуации может оказаться фиксация сливных или захваченных комплексов, т. е. эпизодов прохождения импульса от синусового узла к желудочкам. Это является верным признаком желудочковой тахикардии.
Напротив, так называемые вагусные пробы вызывают снижение ритма при некоторых наджелудочковых тахикардиях и никак не влияют на желудочковую. Но при наличии в арсенале врача достаточного количества лекарственных средств увлечение вагусными пробами малообоснованно, так как может привести к неблагоприятным последствиям. Массаж каротидных синусов, например, связан с риском нарушения мозгового кровообращения и не рекомендуется у пожилых людей и у пациентов более молодого возраста, страдающих распространенным атеросклерозом. Проба Ашоффа (надавливание на глазные яблоки) сопряжена с риском повреждения сетчатки, а надавливание (или удар) в область солнечного сплетения чревато нанесением повреждений внутренним органам. Опасным может оказаться натуживание для больных с острым коронарным синдромом и пациентов с нарушенным мозговым кровотоком. Не рекомендуются вагусные пробы и при наличии синдрома Вольффа-Паркинсона-Уайта (WPW) — а ведь именно ретроградные тахикардии при этой болезни сопровождаются «аберрантными» QRS и вызывают серьезные диагностические затруднения.
Электроимпульсная терапия рекомендации. Электроимпульсная терапия
Электроимпульсная терапия или кардиоверсия - восстановление синусного ритма разрядом дефибриллятора , синхронизированным с наименее уязвимой фазой электрической систолы желудочков (как правило, через 20–30 мс после вершины зубца R) В отличие от фибрилляции желудочков (ФЖ) при устранении тахиаритмии существует опасность нанесения электрошока в наиболее уязвимую фазу сердечного цикла. С целью предупреждения ФЖ при лечении постоянной формы мерцания предсердий или пароксизмальных тахиаритмий был предложен кардиовертер — комплекс дефибриллятора постоянного тока и электронного синхронизатора, подающего разряд в определённый момент электрической деятельности сердца. Электрическую дефибрилляцию и кардиоверсию обычно объединяют термином электроимпульсная терапия (ЭИТ).Методы ЭИТ
- Наружная (трансторакальная) ЭИТ — основной метод. Оба электрода накладывают на грудную клетку таким образом, чтобы сердце было охвачено электрическим полем разряда конденсатора. Для взрослых величина разряда — от 50 до 360 Дж (4–7кВ). У детей применяют разряды из расчёта 2 Дж/кг массы тела.
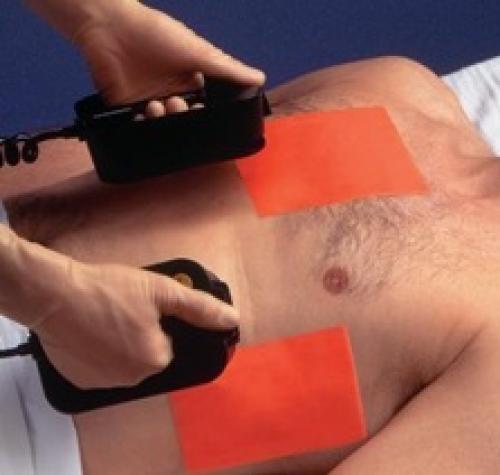
- Внутренняя ЭИТ — электроды прикладывают непосредственно к сердцу. При этом требуется значительно меньшая величина разряда (для взрослого пациента — около 500 В или 12,5–25 Дж).
- Чреспищеводная ЭИТ — один из электродов вводят в пищевод до уровня предсердий, другой располагают в прекардиальной области. Энергия разряда — 12–25 Дж. Чреспищеводная ЭИТ показана при тяжело протекающих наджелудочковых тахиаритмиях, устойчивых к трансторакальным разрядам, а также для подавления тяжёлых желудочковых тахиаритмий разрядами малой энергии.
- Трансвенозная внутрисердечная ЭИТ с помощью многополюсного электрода, который устанавливают в правый желудочек, применяется в палатах интенсивной терапии при рецидивирующих желудочковых тахикардиях. Энергия разряда при эндокардиальной ЭИТ варьирует от 2,5 до 40 Дж.
- Для купирования фибрилляции предсердий также может применять внутрисердечную ЭИТ, которая может быть двух видов: высокой и низкой энергией. При использовании высокой энергии (200–400 Дж) один электрод располагают в правом предсердии, другой — на поверхности тела. Эффективность до 100%. При применении низкой энергии 2–4,5Дж один электрод располагают в правом предсердии, другой — в коронарном синусе.
- Имплантируемые кардиовертеры-дефибрилляторы используют низкоэнергетическую кардиоверсию-дефибрилляцию; их применяют для лечения пароксизмальной желудочковой тахикардии и рецидивирующей ФЖ, пароксизмальной фибрилляции предсердий.
Электроимпульсная терапия осложнения. Методика кардиоверсии - дефибрилляции сердца
Заранее должна быть обеспечена готовность принадлежностей и аппаратуры для мониторного контроля ЭКГ и сердечно-легочной реанимации.
Непосредственно перед кардиоверсией необходимо оценить характер сердечного ритма, чтобы убедиться в том, что не произошло спонтанного восстановления нормального ритма сердца.
1. Анестезия . В течение 4 ч перед плановой кардиоверсией пациент не должен принимать пищу.
Если пациент в сознании, ему следует ввести препарат для общей анестезии короткого действия или другие внутривенные средства, позволяющие обеспечить глубокий, но кратковременный седативный эффект. Очень эффективно введение малых возрастающих доз мидазолама (1-10 мг) в сочетании с фентанилом (50 мг). Очень важно тщательно контролировать проходимость дыхательных путей пациента и насыщение крови кислородом. На случай угнетения дыхания в непосредственной доступности должны находиться антидоты для фентанила (налоксон) и мидазолама (флумазе-нил), хотя необходимость в их применении возникает редко.
2. Нанесение разряда . Разряд наносится при помощи двух электродов. Большое значение имеет их правильное расположение. Обычно один электрод помещают на уровне верхушки сердца (ближе к средней подмышечной линии), а другой располагают справа от верхнего отдела грудины. В качестве альтернативы можно воспользоваться плоскими электродами, один из которых помещают под спину пациента (за сердцем), а второй - в прекордиальной области. При отсутствии плоских электродов разряд в переднезаднем направлении можно нанести и с помощью стандартных электродов. Для этого следует уложить пациента на бок и поместить один электрод в прекордиальной области, а второй - ниже левой лопатки, слева от позвоночника.
Для достижения хорошего электрического контакта и профилактики ожога кожи под металлические электроды необходимо нанести электродный гель. Важно, однако, чтобы гель не распространялся по коже пациента между двумя электродами и не попал на оператора, выполняющего кардиоверсию. Избежать этого помогает использование специальных пропитанных гелем прокладок.
Затем дефибриллятор заряжают до требуемого уровня энергии, что занимает несколько секунд. Обычно разряд наносится путем нажатия кнопки (или двух кнопок), расположенной на ручках самих электродов. Для уменьшения электрического сопротивления грудной клетки металлические электроды необходимо плотно прижать к коже.
Перед нанесением разряда важно убедиться в том, что никто из персонала не контактирует с пациентом.
При неэффективности первого разряда в зависимости от обстоятельств можно попытаться нанести дополнительные, более мощные разряды.
Перед началом работы важно тщательно ознакомиться с элементами управления дефибриллятором, которые могут потребоваться.
а Трепетание желудочков. Частота сокращений желудочков 230 в минуту. Комплексы QRS уширены и деформированы.
b Желудочковая тахикардия, появившаяся после электрошоковой терапии. Позднее появился устойчивый синусовый ритм.
3. Синхронизация . Если наносимый разряд по времени совпадет с зубцом Т, может развиться ФЖ. Поэтому в дефибрилляторах имеется механизм, обеспечивающий нанесение разряда, синхронизованного с зубцом R или S. Этот механизм следует активировать всегда, за исключением случаев ФЖ. При ФЖ на ЭКГ не выявляются зубцы R, и если механизм синхронизации активирован, то дефибриллятор не нанесет разряд.
Перед проведением синхронизированной кардиоверсии оператор должен убедиться в том, что сигнал синхронизации совпадает с началом комплекса QRS. Иногда для более надежной синхронизации требуется увеличение амплитуды ЭКГ.
4. Двухфазная форма импульса . Современные дефибрилляторы чаще наносят разряд в виде двухфазного, а не монофазного импульса. При двухфазном разряде примерно на середине импульса направление постоянного тока меняется на обратное. Это позволяет приложить к тканям большую энергию при меньшем напряжении. Например, двухфазный импульс 150 Дж примерно эквивалентен монофазному разряду мощностью 200 Дж.
Электроимпульсная терапия и дефибрилляция. Особенности дефибрилляции при сердечно-легочной реанимации
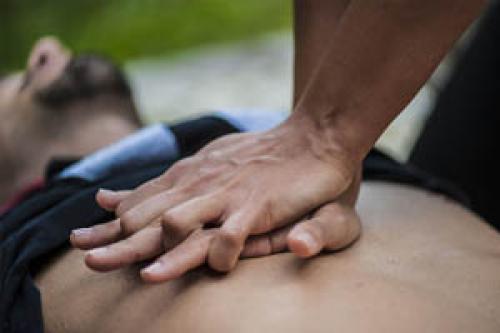
Электроимпульсная терапия, а точнее ее разновидность - электрическая дефибрилляция является одним из основных реанимационных мероприятий при внезапной смерти. Как известно, наиболее частой причиной остановки сердца является фибрилляция желудочков. Исходя из этого, исход реанимации зачастую зависит от возможности скорейшего проведения дефибрилляции.
Если у взрослого пациента происходит остановка сердца, а дефибриллятор имеется в немедленной доступности, целесообразно использовать его как можно раньше. Если остановка сердца произошла без свидетелей или недоступен дефибриллятор, целесообразно начать проведение комплекса сердечно-легочной реанимации (СЛР), параллельно занимаясь поисками дефибриллятора для проведения оценки ритма и нанесения разряда, если это будет необходимо.
Практически проведение дефибрилляции при СЛР выглядит следующим образом. Продолжая выполнять массаж сердца, на грудную клетку пациента прикладывают пластины дефибриллятора или наклеивают самоклеящиеся электроды дефибриллятора и быстро оценивают сердечный ритм. Оценка сердечного ритма с пластин или самоклеящихся электродов дефибриллятора происходит быстрее, чем регистрация ЭКГ. На короткое время прерывают компрессии грудной клетки для оценки ритма. Показаниями к проведению дефибрилляции являются фибрилляция желудочков и желудочковая тахикардия без пульса. Асистолия и электромеханическая диссоциация не являются показаниями к проведению дефибрилляции.
Применимость двойной последовательной дефибрилляции при устойчивом шоковом ритме не была обоснована. Двойная последовательная дефибрилляция — это почти одновременное применение двух разрядов с использованием двух дефибрилляторов. Хотя в некоторых отчетах упоминаются благоприятные исходы, систематический обзор от 2020 года не обнаружил доказательств в поддержку двойной последовательной дефибрилляции и не рекомендовал его применение в рутинной медицинской практике. Существующие исследования подвержены разнообразным системным ошибкам, а наблюдательные исследования не показали улучшений исхода.
При использовании ручного дефибриллятора: заряжают дефибриллятор (производят набор заряда), затем приостанавливают компрессии и наносят один разряд, после чего немедленно продолжают компрессии. Проведение дефибрилляции не должно препятствовать выполнению качественных компрессии; паузы между остановкой и возобновлением компрессий должны составлять не более 5 секунд. Уровень необходимой энергии для каждого конкретного дефибриллятора определяется его инструкцией по эксплуатации. Обычно для бифазного дефибриллятора уровень первого разряда составляет не менее 150 Дж, для монофазного — 360 Дж. Перед нанесением разряда необходимо убедиться, что никто не прикасается к пациенту. Медицинский работник, выполняющий дефибрилляцию, руководит действиями реанимационной бригады.
Следует иметь в виду, что медицинские смотровые перчатки не обеспечивают защиту персонала от поражения электрическим током при нанесении разряда.
При использовании автоматического наружного дефибриллятора (далее — АНД) следуют его инструкциям, стараясь минимизировать паузы в компрессиях.
После выполнения дефибрилляции СЛР продолжают выполнять в течение 2 минут, затем снова быстро оценивают сердечный ритм. В случае сохранения фибрилляции желудочков или желудочковой тахикардии без пульса наносят повторный разряд (150–200 Дж для бифазного дефибриллятора или 360 Дж для монофазного), затем немедленно возобновляют СЛР (без паузы для повторной оценки ритма и определения пульса), начиная с компрессий грудной клетки (соотношение с искусственными вдохами 30:2). Продолжают СЛР в течение 2 минут, затем быстро оценивают ритм. При сохранении фибрилляции желудочков или желудочковой тахикардии без пульса наносят 3-й разряд (150–200 Дж для бифазного дефибриллятора или 360 Дж для монофазного). После чего немедленно возобновляют СЛР (без паузы для повторной оценки ритма и определения пульса), начиная с компрессий грудной клетки (соотношение с искусственными вдохами 30:2).
При отсутствии восстановления сердечной деятельности после 3-го разряда при наличии венозного (или внутрикостного) доступа вводят 1 мг эпинефрина (может улучшить кровоток в миокарде и увеличить шансы успеха последующего разряда) и 300 мг амиодарона. Лекарственные средства вводят болюсно в разведении на 10 мл 0,9% раствора натрия хлорида или на фоне инфузии растворов.
Введение эпинефрина в дозе 1 мг повторяют после каждых 2-х циклов СЛР (каждые 3–5 минут) до появления признаков жизни у пациента или констатации биологической смерти.
Следующее введение амиодарона в дозе 150 мг возможно после 5-й попытки дефибрилляции. При отсутствии амиодарона вводят лидокаин в дозе 1 мг/кг (не следует вводить лидокаин, если уже вводили амиодарон). В случае упорной фибрилляции желудочков или желудочковой тахикардии без пульса исключают возможные обратимые причины остановки сердца.